Cada cierto tiempo, las guías de reanimación se revisan. No porque “lo de antes estuviera mal”, sino porque hay estudios nuevos que nos obligan a afinar. En 2021 el European Resuscitation Council (ERC) publicó unas recomendaciones muy completas. En 2025, ILCOR publica un pre-print con actualizaciones que apuntan hacia dónde va la práctica clínica real.
Vamos a ver, sin drama, qué cosas siguen igual y qué cosas sí deberías cambiar en tu forma de enseñar o trabajar.
🌡️ 1. Temperatura tras la parada: de “enfriar a 32–36 °C” a “no dejar que haga fiebre”
🕒 Guía 2021: Enfriar al paciente
Si el paciente está inconsciente tras recuperar la circulación (RCE), había que inducir y mantener una temperatura objetivo entre 32 y 36 °C durante al menos 24 horas.
Este proceso se conoce como TTM (Targeted Temperature Management) o Manejo Dirigido de la Temperatura.
🔹 Antes se hablaba de “hipotermia terapéutica”, pero el término TTM refleja mejor el objetivo real: controlar activamente la temperatura del paciente, ya sea enfriando o evitando que suba.
Además, las guías 2021 insistían en prevenir la fiebre (>37,7 °C) durante las primeras 72 horas posteriores a la RCE.
🧊 Resumen 2021:
“Enfriar al paciente entre 32–36 °C y evitar fiebre los tres primeros días.”
🧤 ¿Qué es el TTM?
El TTM (Targeted Temperature Management) o manejo dirigido de la temperatura es la evolución del concepto clásico de “hipotermia terapéutica”.
Ya no se trata solo de enfriar al paciente, sino de controlar activamente su temperatura corporal para proteger el cerebro después de una parada cardíaca.
En la práctica, implica vigilar la temperatura continuamente y aplicar medidas (mantas térmicas, fluidos, antipiréticos, control ambiental) para mantener al paciente en normotermia y sin fiebre durante las primeras 72 horas tras la recuperación de la circulación espontánea.
💡 Recuerda: TTM no significa “bajar la temperatura”, sino mantenerla en el rango ideal para minimizar el daño neurológico.
🔄 Guía 2025: Mantener normotermia y evitar hipertermia
El enfoque cambia.
Ya no se recomienda enfriar de forma rutinaria a todos los pacientes post-parada.
El nuevo objetivo es mantener normotermia y, sobre todo, evitar hipertermia, que se define como temperatura superior a 37,5 °C.
💬 Traducido al lenguaje enfermero:
“Ya no enfriamos a todos a 33 °C ‘por protocolo’.
Lo importante es que el paciente no tenga fiebre.”
🧠 ¿Qué significa esto en la práctica?
🩺 Si en tu unidad o en tu protocolo aún pone “TTM obligatorio a 33 °C”… eso ya está desactualizado.
📋 En 2025 la prioridad es:
- Controlar la temperatura activamente.
- Evitar febrículas tipo 38 °C con la excusa de “ya se regulará”.
- Registrar temperatura cada hora y usar medidas físicas o farmacológicas si supera 37,5 °C.
📦 Cuadro resumen para tu unidad:
| Año | Enfoque | Rango/objetivo | Mensaje clave |
|---|---|---|---|
| Antes de 2015 | Hipotermia terapéutica | 32-34ºC | Enfriar = proteger el cerebro |
| 2021 | TTM clásico | 32-36ºC | Mantener temperatura estable y evitar fiebre. |
| 2025 | Control de normotermia | Evitar > 37,5ºC | Prevenir hipertermia: el nuevo mantra |
💡 Tip para enfermería:
El “Manejo Dirigido de Temperatura” no significa solo vigilar.
Implica actuar: ajustar mantas térmicas, fluidos, fármacos antipiréticos y monitorizar de forma continua.
⚡ 2. Fibrilación ventricular refractaria: nace (oficialmente) la doble descarga secuencial (DSED)
🩺 ¿Qué pasaba hasta ahora? (Guías 2021)
Las guías 2021 decían básicamente:
- Desfibrila cuanto antes, con energía adecuada.
- Minimiza pausas: la pausa previa al choque debe ser < 5 segundos.
- Después de cada descarga, reanuda RCP inmediata sin palpar pulso.
- Si la FV persiste, escala energía y continúa con adrenalina / amiodarona según el algoritmo.
- En UCI o hemodinámica, incluso se aceptaba una secuencia de tres choques rápidos seguidos si la FV es presenciada.
👉 Hasta ahí, nada nuevo.
⚡ Guías 2025: cambia el enfoque
Aparecen dos estrategias nuevas y razonables cuando la FV persiste tras 3 choques consecutivos:
- DSED (Desfibrilación Externa Doble Secuencial)
2. Cambio de vector (recolocar los parches)
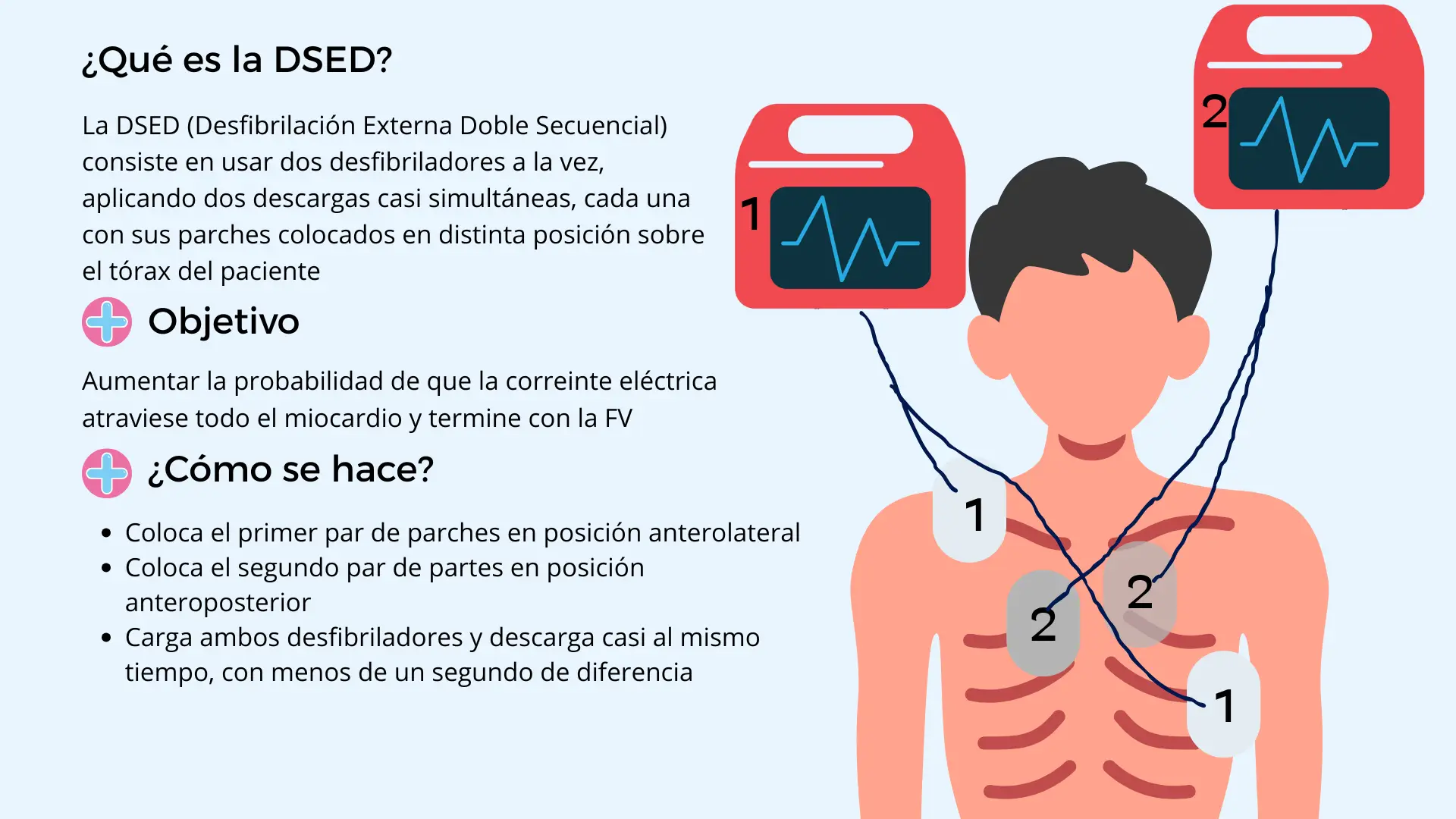
💡 ¿Cómo lo hago?
La DSED consiste en usar dos desfibriladores a la vez, aplicando dos descargas casi simultáneas, cada una con sus propios parches colocados en distinta posición.
🔹 Configuración práctica paso a paso:
1️⃣ Mantén los parches del primer desfibrilador en posición anterolateral estándar:
- Uno bajo la clavícula derecha (paraesternal derecho)
- Otro en línea media axilar izquierda, a nivel del quinto espacio intercostal.
2️⃣ Coloca el segundo par de parches del segundo desfibrilador en posición anteroposterior:
- Uno sobre el esternón o parte anterior del hemitórax izquierdo.
- Otro en la espalda, justo detrás del corazón (debajo del ángulo de la escápula izquierda).
3️⃣ Conecta cada par de parches a su desfibrilador independiente.
4️⃣ Carga ambos desfibriladores (por ejemplo, 200 J cada uno en bifásico).
5️⃣ Coordina las descargas:
- Un reanimador dice “Preparados 1, preparados 2… ¡disparo 1-2!”
- La idea es que los choques se apliquen con menos de 1 segundo de diferencia (ni simultáneos exactos ni separados por más de un segundo).
- Así se genera una corriente más efectiva que atraviesa el miocardio en dos direcciones distintas.
⚠️ Seguridad:
Asegúrate de que los parches no se solapen para evitar arco eléctrico entre ambos desfibriladores.
Todos los reanimadores deben despejarse del contacto con el paciente.
🔄 ¿Y si no tienes dos desfibriladores? → Cambio de vector
Si solo dispones de un desfibrilador, puedes recolocar los parches para que la corriente atraviese el corazón desde otro ángulo.
🔹 Cómo hacerlo:
- Si estabas usando la posición anterolateral, pasa a anteroposterior.
- Si estabas en anteroposterior, prueba antero-izquierda / axilar derecha.
- Esto cambia la dirección del flujo eléctrico, lo que puede ayudar a “romper” una FV refractaria.
📊 ¿Por qué se hace esto?
- En un ensayo clínico reciente, la DSED y el cambio de vector mostraron mayor tasa de supervivencia y mejor recuperación neurológica frente a la desfibrilación estándar.
- El efecto parece deberse a que la corriente recorre el miocardio desde dos ejes distintos, despolarizando zonas que antes quedaban “en sombra”.
💬 Moraleja:
La DSED deja de ser una rareza de hemodinámica y pasa a ser una herramienta más en el arsenal de RCP avanzada.
Si tu servicio tiene dos desfibriladores, vale la pena practicar la técnica en simulacros.
💉 3. Accesos: ¿IV o IO primero?
📘 Guía 2021
💬 Se aceptaban IV o IO como alternativas válidas para administrar fármacos durante la RCP, con la filosofía de “no pierdas tiempo buscando la vena”.
👉 En la práctica, muchos equipos seguían usando indistintamente ambas vías.
📗 Guía 2025
💡 ILCOR afina la recomendación:
📉 Algunos estudios sugieren peores tasas de RCE sostenida con IO, por lo que ya no se plantea como equivalente a la IV.
✅ Vía intravenosa (IV): preferente como primera opción.
💪 Vía intraósea (IO): útil, pero solo si no consigues IV en menos de ~90 segundos o tras 2 intentos.
⚙️ 4. RCP mecánica y ECMO-RCP: menos glamour del que pensamos
🩺 Guía 2021
💬 Dejaba claro que los compresores torácicos mecánicos no se recomendaban de forma rutinaria, pero que eran una alternativa razonable cuando las compresiones manuales de calidad no se pueden mantener:
🚁 transporte en helicóptero, 💉 sala de hemodinámica, 🧊 hipotermia severa o 🔄 puente a ECMO.
🫁 En cuanto a la ECMO-RCP (E-RCP) —soporte VA-ECMO para pacientes sin RCE sostenida—, se consideraba una terapia de rescate en pacientes muy seleccionados, si el sistema podía activarla en menos de 60 minutos.
📗 Guía 2025
💡 Mantiene la misma línea, pero con un tono más prudente y realista:
🫀 ECMO-RCP:
No se recomienda de forma rutinaria.
Puede considerarse como rescate en pacientes muy seleccionados y centros con experiencia y activación rápida.
⚙️ RCP mecánica:
No es superior a las manos humanas en los grandes ensayos.
👉 Úsala solo cuando las compresiones manuales sean imposibles o inseguras.

❤️ Cada compresión cuenta, pero la diferencia la marca quien sabe cuándo y cómo hacerla.
💡 Esto no acaba aquí: en la siguiente entrada veremos qué cambió en medicación, manejo avanzado y postparada.
Spoiler: también hay sorpresas.