🍂 Con la llegada del otoño, los cambios de temperatura, la humedad y la mayor vida en interiores crean el ambiente perfecto para que los virus respiratorios se propaguen. En esta época, los servicios de urgencias ven cómo aumenta la presión asistencial y la enfermería se convierte en pieza clave: previene, detecta y educa.
Los virus del otoño: quién es quién
Virus de la gripe (Influenza)
- Síntomas: fiebre alta de inicio brusco, dolor muscular intenso, tos seca, cefalea, malestar general.
- Complicaciones: neumonía viral, sobreinfecciones bacterianas y descompensación de enfermedades crónicas.
Virus respiratorio sincitial (VRS)
- Afecta sobre todo a: lactantes y mayores de 65 años.
- Síntomas: tos persistente, sibilancias, dificultad para respirar; en bebés, rechazo del alimento.
- Complicaciones: bronquiolitis grave, reagudización de EPOC, insuficiencia respiratoria.
Rinovirus
- Causa más común del resfriado.
- Síntomas: congestión nasal, estornudos, dolor de garganta leve, febrícula.
- Complicaciones: crisis asmáticas o reagudización de EPOC en pacientes vulnerables.
Coronavirus (SARS-CoV-2 y estacionales)
- Síntomas: fiebre, tos, fatiga, dolor de garganta, pérdida de olfato o gusto.
- Complicaciones: neumonía, síndrome de dificultad respiratoria aguda y secuelas de larga duración.
Cuando el virus se complica: riesgos y sobreinfecciones
En la mayoría de los casos, las infecciones respiratorias de origen viral evolucionan de forma autolimitada y se resuelven en pocos días. Sin embargo, en pacientes vulnerables —personas mayores, niños pequeños, personas inmunodeprimidas o con patologías crónicas— el cuadro puede agravarse debido a la aparición de complicaciones secundarias.

¿Por qué se producen las complicaciones?
Los virus respiratorios lesionan la mucosa del tracto respiratorio, reduciendo la eficacia de los cilios y alterando la producción de moco.
Este daño facilita la colonización y proliferación de bacterias que forman parte de la flora habitual, como Streptococcus pneumoniae o Haemophilus influenzae.
Como resultado, el paciente puede desarrollar una sobreinfección bacteriana, responsable de un aumento de la morbimortalidad asociada.
Principales complicaciones
- Neumonía bacteriana secundaria
- Representa una de las complicaciones más graves de la gripe y de la COVID-19.
- Estudios recientes indican que hasta un 25–30 % de los pacientes hospitalizados por gripe desarrollan neumonía bacteriana secundaria, especialmente aquellos con más de 65 años o comorbilidades.
- En el caso de COVID-19, la coinfección bacteriana se ha descrito en aproximadamente el 15 % de los pacientes graves, asociándose a mayor mortalidad.
- Otitis y sinusitis en niños

- Tras una infección viral, hasta un 20 % de los menores de 5 años pueden presentar otitis media aguda.
- Los rinovirus y el VRS son los principales responsables de la inflamación que predispone a estas infecciones.
- Aunque suelen ser cuadros leves, pueden generar dolor intenso y fiebre, y en casos no tratados derivar en complicaciones mastoideas o intracraneales.
- Descompensación de enfermedades crónicas
- En pacientes con asma o EPOC, una infección viral es el desencadenante de más del 50 % de las exacerbaciones graves que llegan a urgencias en otoño e invierno.
- En personas con insuficiencia cardíaca, la fiebre y la hipoxia aumentan la demanda metabólica y la sobrecarga de volumen, favoreciendo episodios de descompensación aguda.
- Insuficiencia respiratoria aguda
- En los servicios de urgencias, entre un 10 y un 20 % de los pacientes que ingresan por infecciones respiratorias virales graves desarrollan insuficiencia respiratoria que requiere oxigenoterapia o ventilación mecánica no invasiva.
- El riesgo es especialmente elevado en mayores de 75 años y en personas inmunocomprometidas.

📌 Consejo práctico:
Si una infección respiratoria empeora tras 3–4 días, reaparece la fiebre tras una mejoría inicial o aparecen síntomas como tos con esputo purulento, dolor torácico o dificultad respiratoria, puede tratarse de una sobreinfección bacteriana. Consultar de manera precoz con un profesional sanitario mejora el pronóstico y reduce complicaciones.
El papel de la enfermería en la prevención
La prevención es la herramienta más poderosa para reducir la carga de infecciones respiratorias en otoño. En este terreno, la enfermería no solo administra cuidados, sino que se convierte en un agente activo de salud pública, capaz de generar impacto a nivel individual y comunitario.
Vacunación estacional: una barrera frente a la enfermedad
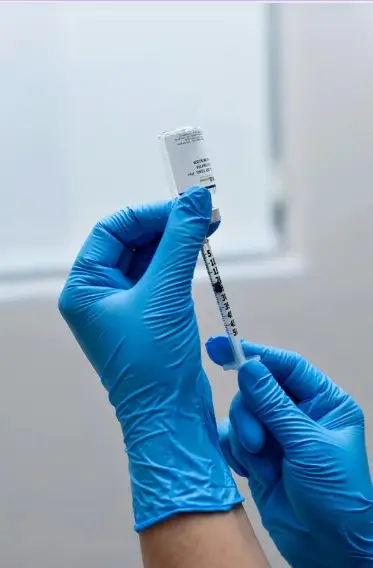
Cada año, la campaña de vacunación frente a la gripe y la COVID-19 marca un antes y un después en la incidencia de complicaciones respiratorias. El personal de enfermería no se limita a pinchar una dosis:
- Garantiza la seguridad en la administración, siguiendo protocolos de conservación, registro y vigilancia de reacciones adversas.
- Informa y educa, respondiendo a dudas frecuentes de la población y combatiendo los bulos que todavía generan desconfianza.
- Identifica a los grupos de riesgo —personas mayores, embarazadas, pacientes crónicos— y se asegura de que reciban prioridad.
En otras palabras, la enfermería acerca la vacunación a la ciudadanía y contribuye directamente a salvar vidas.
Educación para la salud: pequeños gestos, grandes resultados
Las medidas de prevención más sencillas son, paradójicamente, las más eficaces. La enfermería recuerda a diario la importancia de una buena higiene de manos, de taparse la boca con el codo al toser o de ventilar los espacios cerrados. También insiste en un mensaje clave: los antibióticos no curan los virus. Este recordatorio, repetido con claridad y empatía, es esencial para frenar el uso indebido de antibióticos y reducir la resistencia bacteriana.
En tiempos de incertidumbre sanitaria, el consejo enfermero actúa como una brújula fiable: sencillo de aplicar, basado en evidencia y adaptado al lenguaje de la comunidad.
Hábitos saludables: fortalecer el terreno antes de la batalla
Más allá de evitar el contagio, se trata de preparar al organismo para afrontar mejor la infección si esta llega. La enfermería insiste en cuidar los pilares de la salud:
- Una alimentación equilibrada, rica en frutas y verduras, que aporte vitaminas y minerales esenciales para el sistema inmunitario.
- La actividad física moderada y regular, adaptada a la edad y condición de cada persona, que ayuda a mantener la función pulmonar y cardiovascular.
- El descanso reparador, porque el sueño es uno de los reguladores más potentes del sistema inmunológico.
- Y no menos importante, el manejo del estrés, ya que está demostrado que los niveles altos de cortisol reducen la respuesta defensiva del organismo.
Cuando la enfermería transmite estos mensajes desde un lugar de cercanía y confianza, no se queda en una recomendación teórica: se convierte en un cambio real de hábitos que impacta en la salud a medio y largo plazo.
En urgencias: cómo actúa la enfermería
La enfermería de urgencias no se limita a “recibir pacientes”: ejerce un papel autónomo, decisivo y altamente especializado que marca el rumbo de la atención desde el primer contacto.
El triaje enfermero, respaldado por sistemas validados como el Manchester Triage System o el ESI (Emergency Severity Index), permite a la enfermera clasificar a cada persona según la gravedad de su situación y derivarla al circuito asistencial más adecuado. Esta primera decisión no solo organiza el flujo de pacientes, sino que puede ser determinante para salvar vidas: un retraso en la atención de una dificultad respiratoria aguda, por ejemplo, puede empeorar drásticamente el pronóstico.
Más allá de la clasificación inicial, la enfermería mantiene una vigilancia clínica continua. Esto significa estar atenta no solo a las constantes vitales, sino también a pequeños cambios en el estado del paciente: la aparición de cianosis, el aumento de la fatiga respiratoria, la alteración del nivel de conciencia o una fiebre que reaparece tras un respiro. Esta capacidad de detectar complicaciones de forma precoz es lo que garantiza intervenciones rápidas y efectivas, antes de que la situación se deteriore.

La enfermería también ejerce un rol garante de la seguridad y la calidad de los cuidados. Decide, en base a protocolos y juicio clínico, qué pacientes requieren monitorización avanzada, quién puede permanecer en observación, quién necesita aislamiento por riesgo de contagio y quién está en condiciones de recibir un alta segura. En este último caso, la educación sanitaria al alta es una competencia clave: explicar pautas de autocuidado, advertir sobre síntomas de alarma y fomentar la adherencia a las medidas preventivas reduce reingresos y mejora la calidad de vida del paciente.
En definitiva, la labor de la enfermería en urgencias es mucho más que ejecutar técnicas derivadas de prescripción médica: es tomar decisiones clínicas autónomas, ejercer vigilancia activa y garantizar circuitos de atención eficientes y seguros. Su intervención es decisiva para lograr diagnósticos más tempranos, pronósticos más favorables y una atención de calidad para la ciudadanía.
📌 Consejo práctico:
Reconocer y poner en valor el papel autónomo de la enfermería en urgencias no es solo una cuestión de prestigio profesional: es una garantía directa de seguridad, eficacia y mejores resultados en salud.
Qué hacer en casa con una infección respiratoria leve
No todos los resfriados o infecciones respiratorias requieren acudir a un servicio de urgencias. La mayoría son cuadros leves que pueden manejarse en casa con medidas sencillas y efectivas.
Lo más importante es dar al cuerpo el tiempo y el cuidado necesarios para recuperarse:

- Descanso: no es necesario permanecer en cama todo el día, pero sí conviene reducir la actividad física y evitar esfuerzos. El reposo relativo ayuda al organismo a concentrar su energía en la defensa frente a la infección.
- Hidratación: beber agua con frecuencia es fundamental para mantener las mucosas húmedas y fluidificar las secreciones. También son recomendables los caldos, infusiones templadas o zumos naturales. Una buena hidratación alivia la garganta y ayuda a controlar la fiebre.
- Alimentación ligera y nutritiva: aunque a veces el apetito disminuye, es importante ingerir alimentos fáciles de digerir, ricos en vitaminas y minerales (frutas, verduras, sopas). Esto proporciona energía y nutrientes esenciales para el sistema inmunitario.
- Control de la fiebre y el dolor: se pueden utilizar analgésicos y antipiréticos habituales, como paracetamol o ibuprofeno, siempre siguiendo las recomendaciones de un profesional sanitario y evitando la automedicación sin criterio.
- Ambiente saludable: ventilar las habitaciones con frecuencia, mantener una temperatura adecuada en casa y evitar la exposición a humo de tabaco o ambientes cargados. El aire limpio y fresco ayuda a que las vías respiratorias se recuperen antes.
📌 Consejo práctico:
Si tienes síntomas leves, lo mejor es cuidarte en casa y reservar los servicios de urgencias para quienes realmente lo necesitan. Una buena hidratación, descanso y cuidados básicos son suficientes en la mayoría de los casos.
Señales de alarma: cuándo buscar ayuda profesional
Aunque la mayoría de infecciones respiratorias se resuelven sin complicaciones, hay situaciones en las que es necesario acudir a un servicio sanitario. Reconocer estas señales a tiempo puede marcar la diferencia en la evolución del cuadro:
- Dificultad para respirar: sensación de falta de aire, respiración rápida o ruidosa. En estos casos, no se debe esperar a que los síntomas mejoren por sí solos.
- Fiebre alta persistente: si la temperatura es elevada y no disminuye con el tratamiento habitual, o si se mantiene más de 3 días, conviene buscar valoración profesional.
- Tos preocupante: una tos que empeora, se acompaña de expectoración purulenta o con sangre debe ser evaluada de inmediato.

- Dolor torácico: una presión o dolor fuerte en el pecho puede ser signo de complicación y requiere atención inmediata.
- Signos de deshidratación: mareos, sequedad extrema, ausencia de orina durante muchas horas o sensación de confusión. La fiebre y la falta de ingesta de líquidos pueden deshidratar con rapidez.
- Somnolencia o confusión: un estado de somnolencia excesiva, desorientación o cambios en el comportamiento son señales de alarma, sobre todo en personas mayores.
- En bebés y niños pequeños: rechazo del alimento, respiración muy rápida, pausas respiratorias o decaimiento marcado son motivos de consulta urgente.
