
La infección por el virus de la inmunodeficiencia humana (VIH) continúa siendo, a día de hoy, un problema relevante de salud pública, no tanto por la ausencia de herramientas diagnósticas o terapéuticas eficaces, sino por el diagnóstico tardío que sigue produciéndose en un porcentaje significativo de pacientes. Este retraso diagnóstico condiciona un peor pronóstico clínico, aumenta la morbimortalidad y mantiene activa la cadena de transmisión, con un impacto directo tanto a nivel individual como comunitario.
En este contexto, los servicios de urgencias y emergencias ocupan una posición estratégica. Para muchas personas, urgencias representa el primer y, en ocasiones, único contacto con el sistema sanitario, especialmente en situaciones de vulnerabilidad social, barreras de acceso a atención programada o desconfianza hacia el sistema. Esto convierte a urgencias en un escenario clave para la detección precoz del VIH, particularmente en fases iniciales de la infección o ante cuadros clínicos inespecíficos que pueden pasar desapercibidos.
Sin embargo, la sospecha diagnóstica del VIH en urgencias no siempre resulta sencilla. La presentación clínica es con frecuencia poco específica, y persisten sesgos, estereotipos y barreras relacionadas con el estigma, que pueden interferir en la valoración clínica y retrasar la indicación de pruebas diagnósticas. Abordar el VIH desde una perspectiva estrictamente clínica, basada en la evidencia y libre de prejuicios, es una responsabilidad ética y profesional de los equipos de urgencias.
La enfermería de urgencias y emergencias desempeña un papel fundamental en este proceso. Desde la valoración inicial y la identificación de signos de alerta, hasta la realización de pruebas diagnósticas, la educación sanitaria y la comunicación clínica, la actuación enfermera resulta determinante para aprovechar las oportunidades de detección precoz que se presentan en el entorno urgente.
Este artículo aborda la detección del VIH en urgencias desde una perspectiva práctica y actualizada, analizando cuándo sospechar la infección, qué estrategias de cribado pueden aplicarse, cómo actuar ante un resultado reactivo y cuál es el papel específico de la enfermería en la reducción del diagnóstico tardío y del estigma asociado al VIH, alineando la práctica clínica con los principios de equidad, calidad asistencial y cero discriminación promovidos por el Ministerio de Sanidad.
El VIH sigue llegando tarde al diagnóstico
A pesar de los avances diagnósticos y terapéuticos de las últimas décadas, el diagnóstico tardío de la infección por VIH continúa siendo un problema persistente en España y en el entorno europeo. Se considera diagnóstico tardío aquel que se realiza cuando el recuento de linfocitos CD4 es inferior a 350 células/µl o cuando el paciente presenta ya una enfermedad definitoria de sida en el momento del diagnóstico. Esta situación condiciona un mayor riesgo de complicaciones, hospitalizaciones, mortalidad y consumo de recursos sanitarios.

Los datos disponibles indican que una proporción relevante de las nuevas infecciones se diagnostican de forma tardía, especialmente en personas que no se perciben a sí mismas en riesgo o que no han tenido acceso a programas de cribado en atención primaria u otros dispositivos asistenciales. Informes del Ministerio de Sanidad y del European Centre for Disease Prevention and Control coinciden en señalar que el diagnóstico tardío sigue siendo uno de los principales retos en el control del VIH en Europa.
En este escenario, los servicios de urgencias y emergencias adquieren una relevancia especial. Diversos estudios han puesto de manifiesto que un número significativo de pacientes diagnosticados tardíamente de VIH habían tenido contactos previos con servicios de urgencias en los meses o años anteriores al diagnóstico, en muchos casos por cuadros clínicos compatibles con infección por VIH no reconocida. Esto pone de relieve la existencia de oportunidades perdidas de detección.
La atención urgente, caracterizada por la alta presión asistencial y la toma de decisiones rápidas, no siempre facilita la identificación de enfermedades de curso subagudo o presentación inespecífica. No obstante, precisamente por su accesibilidad y su capacidad para atender a poblaciones vulnerables, urgencias constituye un entorno idóneo para implementar estrategias de cribado oportunista o dirigido, especialmente cuando existen signos clínicos o contextuales que deberían activar la sospecha.
Reducir el diagnóstico tardío del VIH no depende únicamente de la disponibilidad de pruebas diagnósticas, sino de la integración de la sospecha clínica en la práctica diaria, del uso adecuado de los circuitos asistenciales y de una atención basada en la evidencia, libre de estigmas y centrada en la persona. En este proceso, la enfermería de urgencias desempeña un papel clave en la identificación de situaciones de riesgo y en la activación precoz de la respuesta asistencial adecuada.
Cuándo sospechar infección por VIH en urgencias
La sospecha de infección por VIH en el entorno de urgencias representa uno de los principales retos clínicos, no por la complejidad técnica del diagnóstico, sino por la inespecificidad de muchos de sus cuadros de presentación. El VIH puede manifestarse mediante síntomas comunes, compartidos con múltiples procesos infecciosos o inflamatorios, lo que facilita que pase desapercibido si no se mantiene un umbral adecuado de sospecha clínica.
En urgencias, sospechar VIH no implica realizar un juicio sobre conductas, sino interpretar correctamente determinados signos, síntomas y contextos clínicos que deberían activar la indicación de una prueba diagnóstica.
Síndromes y cuadros clínicos de alerta
Existen una serie de presentaciones clínicas que, de forma aislada o combinada, deberían hacer considerar la posibilidad de infección por VIH, especialmente cuando no se identifica una causa clara tras la valoración inicial. Entre ellas destacan:
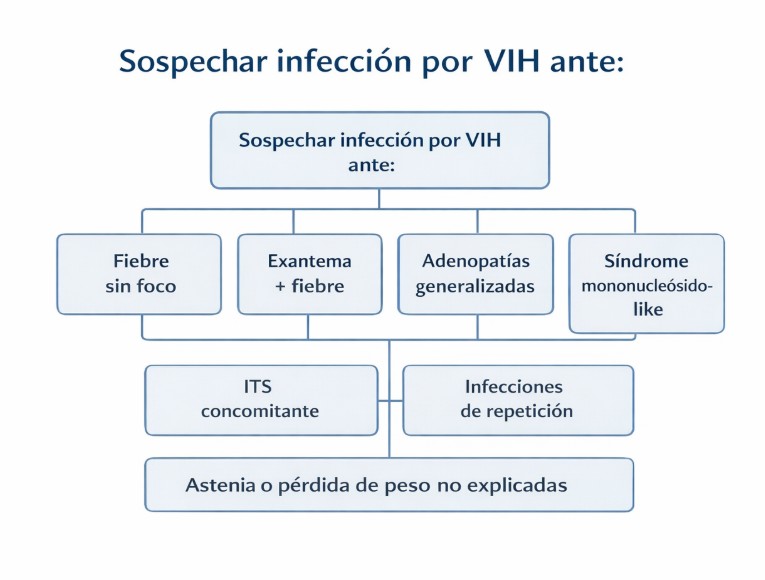
- Fiebre sin foco aparente, persistente o recurrente.
- Exantema maculopapular generalizado, especialmente si se asocia a fiebre o malestar general.
- Adenopatías generalizadas, no dolorosas y sin signos de infección bacteriana localizada.
- Síndrome mononucleósido-like con serologías negativas para virus de Epstein-Barr o citomegalovirus.
- Pérdida de peso no intencionada, diarrea crónica o astenia prolongada.
- Infecciones de repetición o de evolución tórpida.
- Diagnóstico concomitante de infecciones de transmisión sexual.
Estos cuadros, frecuentes en urgencias, adquieren especial relevancia cuando se presentan en personas jóvenes o de mediana edad sin comorbilidades relevantes que justifiquen la clínica.
VIH agudo y primoinfección: una fase especialmente infradiagnosticada
La primoinfección por VIH constituye una de las fases con mayor carga viral y mayor capacidad de transmisión, pero también una de las más infradiagnosticadas. Hasta un alto porcentaje de pacientes presenta síntomas en esta fase, que suelen aparecer entre dos y cuatro semanas tras la infección y simulan procesos virales banales.
En urgencias, el VIH agudo puede confundirse fácilmente con gripe, faringoamigdalitis, gastroenteritis viral o cuadros exantemáticos inespecíficos. La ausencia de un diagnóstico en esta fase supone una oportunidad perdida tanto desde el punto de vista clínico como de salud pública.
Reconocer estos cuadros exige una mirada clínica integradora, que tenga en cuenta la evolución temporal de los síntomas, la falta de respuesta a tratamientos habituales y la coexistencia de varios signos de alarma.
Romper sesgos: más allá del “perfil de riesgo”
Uno de los principales obstáculos para la detección precoz del VIH en urgencias es la persistencia de sesgos cognitivos y estereotipos asociados a la infección. Limitar la sospecha diagnóstica a determinados perfiles sociodemográficos o conductuales conduce a errores clínicos y perpetúa el diagnóstico tardío.
El VIH puede afectar a cualquier persona, y la indicación de una prueba diagnóstica debe basarse en criterios clínicos y epidemiológicos objetivos, no en percepciones subjetivas del profesional. Incorporar esta visión en la práctica diaria contribuye no solo a mejorar los resultados en salud, sino también a reducir el estigma asociado a la enfermedad.
La enfermería de urgencias, por su posición en la valoración inicial y el contacto directo con el paciente, desempeña un papel esencial en la detección de estos signos de alerta, en la activación de la sospecha clínica y en la normalización de la prueba de VIH como una herramienta diagnóstica más, integrada en la atención urgente.
Cribado y detección del VIH en urgencias
La detección del VIH en el entorno de urgencias debe entenderse como una herramienta clínica integrada en la práctica asistencial, no como una intervención excepcional. La disponibilidad de pruebas diagnósticas fiables y rápidas permite identificar la infección de forma precoz cuando existe sospecha clínica o se dan determinadas circunstancias epidemiológicas.
Las estrategias de cribado en urgencias pueden variar según el contexto asistencial, los recursos disponibles y los protocolos locales, pero comparten un objetivo común: reducir el diagnóstico tardío sin aumentar la estigmatización ni interferir en la atención urgente.
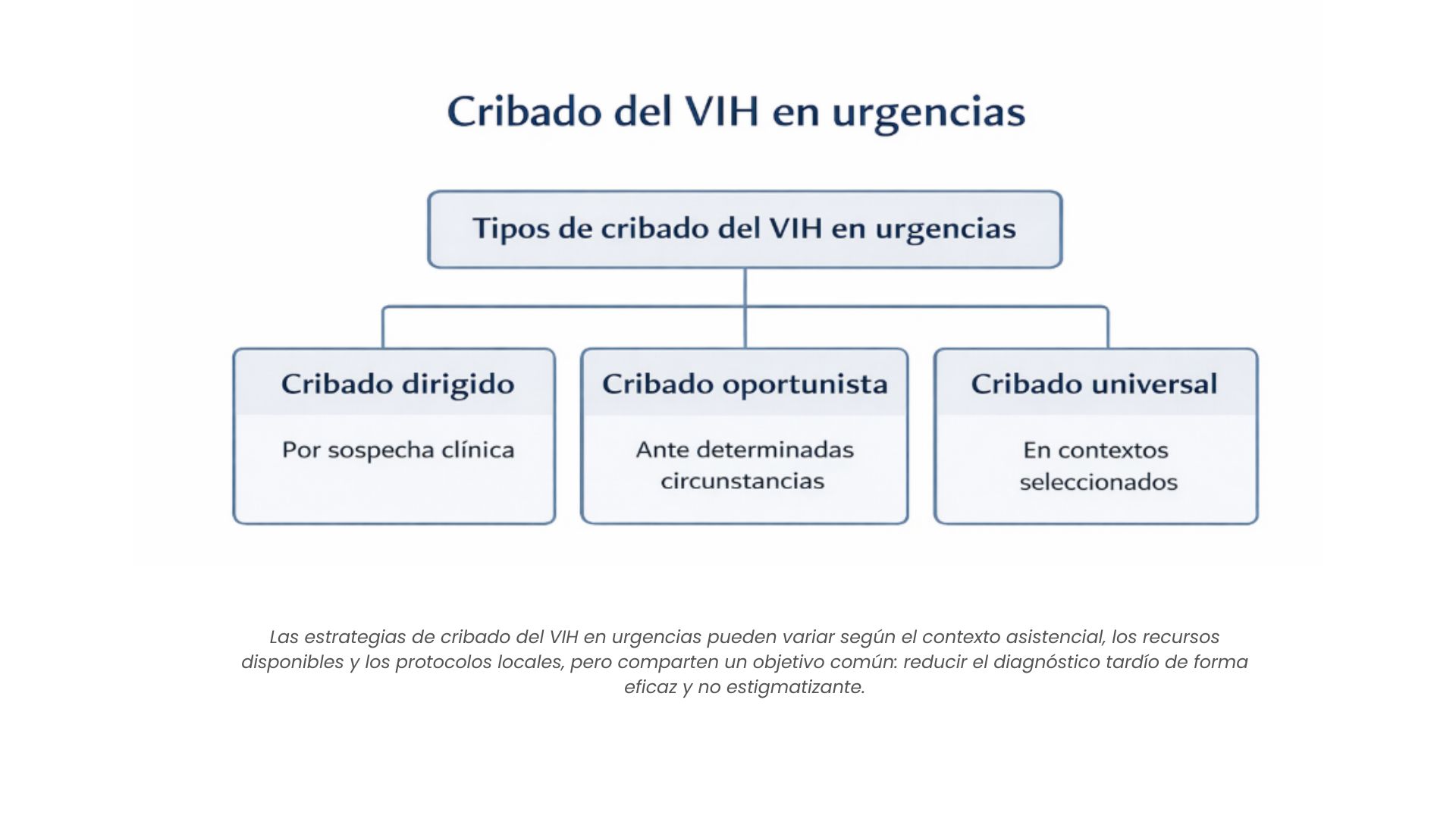
Cribado oportunista y cribado dirigido
El cribado oportunista consiste en ofrecer la prueba del VIH de forma sistemática en determinados contextos asistenciales, independientemente del motivo de consulta, mientras que el cribado dirigido se basa en la existencia de signos clínicos, diagnósticos concomitantes o situaciones de riesgo identificadas durante la valoración.
En urgencias, el cribado dirigido suele ser la estrategia más factible y eficiente, especialmente cuando se presenta alguno de los cuadros clínicos de alerta previamente descritos. No obstante, diversos organismos internacionales recomiendan ampliar la indicación de la prueba en entornos con elevada prevalencia o en presencia de determinadas patologías indicadoras.
Las recomendaciones actuales del Ministerio de Sanidad, así como de la World Health Organization y el European Centre for Disease Prevention and Control, coinciden en señalar que la normalización del cribado, cuando está clínicamente indicado, contribuye de forma significativa a disminuir el diagnóstico tardío.
Pruebas diagnósticas disponibles en urgencias
En el entorno urgente pueden emplearse diferentes tipos de pruebas para la detección del VIH:
- Pruebas rápidas de VIH, que ofrecen resultados en pocos minutos y permiten una toma de decisiones inicial inmediata.
- Serología convencional, que requiere procesamiento en laboratorio y confirmación posterior.
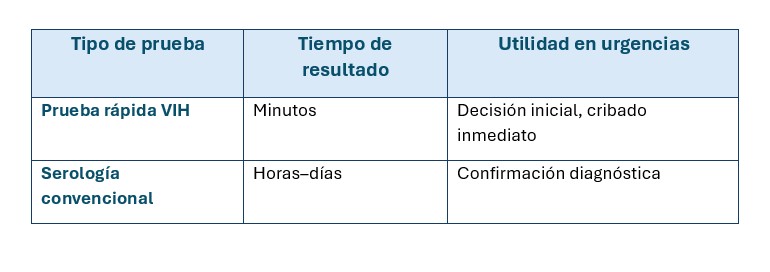
Las pruebas rápidas, utilizadas correctamente, presentan una alta sensibilidad y especificidad, y son especialmente útiles en urgencias por su rapidez y facilidad de uso. No obstante, es fundamental conocer sus limitaciones, especialmente en relación con la ventana diagnóstica, ya que un resultado negativo no excluye infección reciente.
La ventana diagnóstica: un aspecto clave
La ventana diagnóstica es el periodo comprendido entre la adquisición de la infección y la posibilidad de detectarla mediante pruebas serológicas. Durante esta fase, especialmente en la primoinfección, las pruebas pueden resultar negativas a pesar de la presencia de infección activa.
En urgencias, este aspecto debe tenerse en cuenta cuando existe una fuerte sospecha clínica de VIH agudo. En estos casos, puede ser necesario complementar la prueba inicial con determinaciones posteriores o con pruebas específicas según los protocolos locales.
Indicaciones prácticas para la enfermería de urgencias
La enfermería de urgencias desempeña un papel central en la implementación del cribado del VIH, tanto en la identificación de pacientes candidatos a la prueba como en su realización. Normalizar la indicación del test, explicarlo de forma clara y breve, y garantizar la confidencialidad son elementos clave para una atención de calidad.
Integrar la prueba del VIH como una herramienta diagnóstica más, al igual que otras determinaciones habituales en urgencias, contribuye a mejorar la aceptación por parte de los pacientes y a reducir el estigma asociado a la infección.
¿Qué hacer ante un resultado reactivo en urgencias?
🔒 Recurso exclusivo para socios SEEUE
Actuación enfermera ante un resultado reactivo de VIH en urgencias
Este contenido está disponible exclusivamente para socios de la SEEUE.
Incluye una herramienta práctica de uso en guardia, diseñada para aportar seguridad clínica y homogeneizar la actuación enfermera ante un resultado reactivo de VIH en el entorno urgente.
Contenido exclusivo:
✔ Checklist enfermero de actuación inmediata
✔ Algoritmo visual resumido (qué hacer, qué no hacer y a quién derivar)
✔ Puntos clave de comunicación con el paciente
✔ Errores frecuentes a evitar en urgencias
✔ PDF descargable para consulta rápida
👉 Acceso exclusivo para socios.
🔒 Actuación enfermera ante un resultado reactivo de VIH en urgencias
Recurso exclusivo para socios SEEUE
Este contenido está diseñado como herramienta práctica de apoyo en guardia, orientada a homogeneizar la actuación enfermera ante un resultado reactivo de VIH en el entorno urgente, garantizando seguridad clínica, respeto al paciente y correcta activación del circuito asistencial.
✅ Checklist enfermero de actuación inmediata
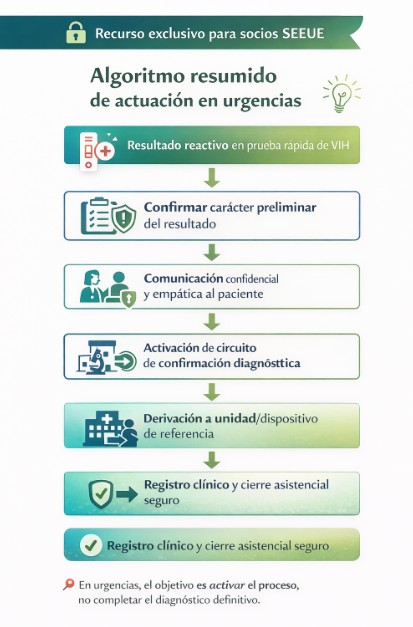
Ante la obtención de un resultado reactivo preliminar de VIH en urgencias:
☐ Confirmar que se trata de un resultado reactivo, no de un diagnóstico definitivo.
☐ Garantizar un entorno de privacidad adecuado antes de cualquier comunicación.
☐ Revisar el motivo de consulta y el contexto clínico del paciente.
☐ Informar al paciente con lenguaje claro, calmado y no alarmista.
☐ Evitar términos como “positivo definitivo”, “confirmado” o “diagnóstico cerrado”.
☐ Activar el circuito de confirmación diagnóstica según protocolo local.
☐ Registrar la actuación en la historia clínica de forma objetiva y respetuosa.
☐ Facilitar información clara sobre los siguientes pasos asistenciales.
☐ Asegurar la derivación efectiva al dispositivo correspondiente.
🗣️ Puntos clave de comunicación con el paciente
Contenido exclusivo para socios SEEUE
La comunicación de un resultado reactivo de VIH en urgencias es un momento de alta carga emocional para el paciente. La forma en que se transmite la información condiciona la comprensión del proceso, la adherencia al seguimiento y la percepción de estigmatización. La enfermería desempeña un papel fundamental en este punto
Principios básicos de la comunicación
- Garantizar privacidad y confidencialidad antes de iniciar la conversación.
- Utilizar un lenguaje claro, sencillo y comprensible, adaptado al nivel del paciente.
- Mantener una actitud calmada, respetuosa y empática.
- Evitar juicios, suposiciones o referencias a conductas.
- Confirmar que el paciente ha comprendido la información transmitida.
Mensajes clave que deben transmitirse
Es importante que el paciente entienda claramente los siguientes puntos:
- El resultado obtenido es reactivo preliminar, no un diagnóstico definitivo.
- Es necesario realizar pruebas de confirmación para establecer el diagnóstico.
- El sistema sanitario dispone de circuitos específicos para garantizar una atención adecuada.
- El proceso se realizará con confidencialidad y acompañamiento profesional.
- Se facilitará información clara sobre los siguientes pasos asistenciales.
Frases recomendadas (modelo)
Estas expresiones ayudan a transmitir el mensaje de forma adecuada:
- “Este resultado necesita confirmarse con pruebas específicas en laboratorio.”
- “No significa un diagnóstico definitivo, pero sí que debemos seguir estudiándolo.”
- “Nuestro objetivo ahora es explicarte los siguientes pasos y acompañarte en el proceso.”
- “Todo este procedimiento se maneja de forma confidencial.”
- “Vamos a asegurarnos de que tengas una valoración completa lo antes posible.”
Aspectos a evitar en la comunicación
❌ Utilizar términos como “positivo definitivo”, “confirmado” o “tienes VIH”.
❌ Ofrecer información excesiva o técnica en el primer momento.
❌ Transmitir prisas o falta de tiempo.
❌ Minimizar las emociones del paciente (“no te preocupes”, “no es para tanto”).
❌ Realizar comentarios que puedan interpretarse como estigmatizantes.
Rol específico de la enfermería de urgencias
- Facilitar una primera acogida emocional adecuada.
- Servir de referente profesional accesible para el paciente.
- Favorecer un clima de confianza y seguridad.
- Reforzar la importancia del seguimiento posterior.
- Contribuir a una atención humanizada, ética y centrada en la persona.
📌 Nota para el socio
Una comunicación adecuada en este momento no solo mejora la experiencia del paciente, sino que reduce pérdidas de seguimiento y refuerza la calidad del proceso asistencial.
⚠️ Errores frecuentes a evitar en urgencias
La gestión inadecuada de un resultado reactivo de VIH en urgencias puede generar confusión, angustia innecesaria y pérdidas en el seguimiento. Identificar los errores más frecuentes permite prevenirlos y mejorar la calidad de la atención.
Errores relacionados con la comunicación
❌ Comunicar el resultado sin garantizar un entorno de privacidad.
❌ Utilizar lenguaje alarmista o expresiones categóricas.
❌ Tratar el resultado reactivo como un diagnóstico definitivo.
❌ Ofrecer información excesiva o demasiado técnica en el primer contacto.
❌ Minimizar las emociones del paciente o restar importancia a la situación.
Errores organizativos y asistenciales
❌ No activar de forma inmediata el circuito de confirmación diagnóstica.
❌ Desconocer o no aplicar los protocolos locales establecidos.
❌ Derivar sin asegurar que el paciente ha comprendido los siguientes pasos.
❌ No dejar constancia clara de la actuación en la historia clínica.
Errores éticos y profesionales
❌ Realizar comentarios que puedan interpretarse como juicios o estigmatización.
❌ Compartir información con otros profesionales sin justificación asistencial.
❌ Registrar apreciaciones subjetivas o innecesarias en la documentación clínica.
Clave final para la práctica diaria
Evitar estos errores no requiere más recursos, sino conciencia profesional, formación adecuada y aplicación rigurosa de los protocolos. Una actuación correcta protege al paciente y también al profesional.
La obtención de un resultado reactivo para VIH en el entorno de urgencias supone un momento de especial relevancia clínica y humana. Aunque un resultado reactivo no equivale a un diagnóstico definitivo, sí requiere una actuación ordenada, protocolizada y basada en principios de confidencialidad, respeto y continuidad asistencial.
La correcta gestión de esta situación es clave tanto para la seguridad del paciente como para la calidad del proceso asistencial.
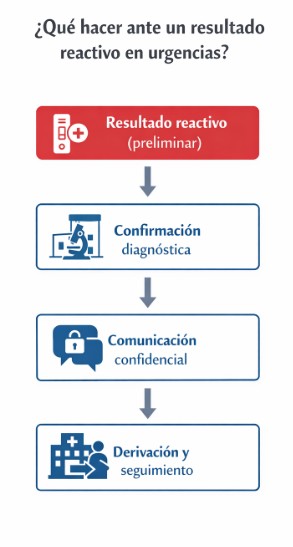
Confirmación diagnóstica
Ante un resultado reactivo obtenido mediante una prueba rápida de VIH, es imprescindible proceder a la confirmación diagnóstica según los protocolos establecidos. Esta confirmación se realiza mediante pruebas serológicas específicas en laboratorio y, cuando está indicado, mediante técnicas adicionales que permitan confirmar o descartar la infección.
En urgencias, el objetivo no es completar el diagnóstico definitivo, sino iniciar el circuito asistencial adecuado, garantizando que el paciente sea derivado de forma segura y rápida al dispositivo responsable de la confirmación y seguimiento.
Comunicación del resultado
La comunicación de un resultado reactivo debe realizarse de forma individualizada, en un entorno que garantice la privacidad y con un lenguaje claro, comprensible y libre de juicios. Es fundamental transmitir que se trata de un resultado preliminar, que requiere confirmación, evitando mensajes alarmistas o categóricos.
La actitud del profesional sanitario en este momento tiene un impacto directo en la vivencia del paciente, en su adherencia al seguimiento posterior y en la percepción de estigmatización. Una comunicación empática, respetuosa y basada en hechos contribuye a generar confianza y a facilitar la continuidad asistencial.
Confidencialidad y aspectos éticos
El manejo de la información relacionada con el VIH está sujeto a estrictos principios de confidencialidad. En urgencias, es imprescindible extremar las medidas para proteger la intimidad del paciente, tanto en la comunicación verbal como en el registro de la información clínica.
La indicación de la prueba, la obtención del consentimiento y la comunicación del resultado deben realizarse siempre desde el respeto a la autonomía del paciente y a sus derechos, evitando cualquier forma de discriminación.
Derivación y continuidad asistencial
Tras un resultado reactivo, el siguiente paso es asegurar una derivación efectiva a los servicios especializados correspondientes, habitualmente unidades de enfermedades infecciosas o dispositivos de referencia para el manejo del VIH. Esta derivación debe quedar claramente registrada y, siempre que sea posible, facilitarse con información clara al paciente sobre los siguientes pasos.
La coordinación entre urgencias, atención especializada y otros niveles asistenciales es fundamental para evitar pérdidas en el seguimiento y garantizar un abordaje integral.
El papel de la enfermería en este proceso
La enfermería de urgencias desempeña un papel esencial en todas las fases del proceso de detección del VIH: desde la identificación de pacientes candidatos a la prueba y su realización, hasta la primera información al paciente, el acompañamiento emocional y la facilitación de la derivación. Su intervención es clave para humanizar la atención, reducir el impacto emocional inicial y favorecer la adherencia al circuito asistencial.
La detección precoz del VIH en urgencias no es únicamente una cuestión diagnóstica, sino un proceso asistencial complejo en el que la enfermería ocupa una posición central. Por su presencia continuada junto al paciente y su participación en la valoración inicial, la enfermería de urgencias se sitúa en una posición privilegiada para identificar oportunidades de cribado, activar la sospecha clínica y garantizar una atención respetuosa y libre de estigmas.
Valoración clínica integral y detección de señales de alerta
Durante el triaje y la valoración inicial, la enfermería de urgencias recopila información clave sobre síntomas, evolución clínica y antecedentes relevantes. La identificación de cuadros compatibles con infección por VIH, especialmente aquellos de presentación inespecífica, requiere una mirada clínica entrenada y una actitud proactiva ante signos de alarma.
Integrar el VIH dentro del diagnóstico diferencial de determinados síndromes frecuentes en urgencias permite reducir las oportunidades perdidas de detección y mejorar la calidad asistencial.
Normalización de la prueba de VIH en la atención urgente
Uno de los aportes más relevantes de la enfermería es la normalización de la prueba del VIH como una herramienta diagnóstica más. Explicar de forma clara y breve el motivo de la prueba, resolver dudas y transmitir tranquilidad favorece la aceptación por parte del paciente y contribuye a reducir el estigma asociado.
Esta normalización resulta especialmente importante en un entorno como urgencias, donde el tiempo es limitado y la comunicación debe ser eficaz.
Educación sanitaria breve y reducción del estigma
La atención urgente ofrece oportunidades para realizar intervenciones de educación sanitaria breve, adaptadas al contexto y a la situación clínica del paciente. Mensajes claros sobre prevención, transmisión y seguimiento, transmitidos desde el respeto y la ausencia de juicios, pueden tener un impacto significativo.
La actitud profesional, el lenguaje utilizado y la forma de abordar la prueba del VIH influyen directamente en la percepción del paciente y en su relación futura con el sistema sanitario.
Seguridad ética y profesional
La actuación enfermera en la detección del VIH debe estar siempre alineada con los principios de confidencialidad, autonomía y equidad. Conocer los protocolos, los circuitos asistenciales y el marco ético-legal proporciona seguridad profesional y garantiza una atención de calidad.
Desde esta perspectiva, la enfermería de urgencias no solo contribuye a la detección precoz del VIH, sino que actúa como agente clave en la promoción de una atención sanitaria más justa, accesible y basada en la evidencia.
VIH, urgencias y cero discriminación
La atención a las personas con VIH en los servicios de urgencias no puede desligarse de los principios de equidad, respeto y ausencia de discriminación. A pesar de los avances científicos y terapéuticos, el VIH continúa estando rodeado de estigmas que influyen tanto en la vivencia de los pacientes como en la práctica clínica.
Urgencias es, por definición, un espacio de atención universal, donde cualquier persona debe recibir cuidados basados en criterios clínicos y científicos, independientemente de su origen, identidad, situación social o percepción de riesgo. Integrar la detección del VIH en la práctica habitual, sin excepcionalidades ni juicios implícitos, contribuye de forma directa a normalizar la enfermedad y a reducir barreras de acceso al diagnóstico.
La forma en que se indica una prueba, se comunica un resultado o se acompaña a un paciente tras un hallazgo reactivo tiene un impacto que trasciende el acto asistencial puntual. Una atención profesional, respetuosa y basada en la evidencia refuerza la confianza en el sistema sanitario y favorece la adherencia a los circuitos de seguimiento y tratamiento.
Desde esta perspectiva, la detección precoz del VIH en urgencias no es solo una intervención clínica, sino también una acción ética alineada con los principios de cero discriminación promovidos por las autoridades sanitarias y los organismos internacionales de salud pública.
Conclusión
El diagnóstico tardío del VIH sigue siendo un reto relevante en el sistema sanitario, con consecuencias clínicas y sociales evitables. Los servicios de urgencias y emergencias, por su accesibilidad y su contacto con poblaciones diversas, representan un escenario clave para la detección precoz de la infección.
Sospechar el VIH ante determinados cuadros clínicos, utilizar de forma adecuada las herramientas diagnósticas disponibles y garantizar una actuación respetuosa y confidencial son elementos esenciales para reducir oportunidades perdidas de diagnóstico. En este proceso, la enfermería de urgencias desempeña un papel central, tanto en la identificación de signos de alerta como en la normalización del cribado y la reducción del estigma asociado.
Integrar la detección del VIH en la práctica diaria de urgencias contribuye a mejorar el pronóstico de las personas afectadas, a reducir la transmisión y a avanzar hacia una atención sanitaria más equitativa, basada en la evidencia y alineada con los valores de calidad, humanidad y cero discriminación.